Aux racines du mal : avancée dans le décodage de la résistance des cellules souches cancéreuses
Dans le modèle de la Leucémie Myéloïde Chronique, l’équipe de Véronique Maguer-Satta au Centre de recherches en cancérologie de Lyon, révèle un nouveau mécanisme de résistance aux thérapies ciblées des cellules souches cancéreuses à l’origine de l’échappement et de la rechute des tumeurs. Ce mécanisme qui souligne l’importance majeure de la voie BMP4 et du microenvironnement tumoral, pourrait s’étendre à d’autres cancers au vu des résultats de l’équipe dans le cancer du sein et d’autres leucémies. Cette étude a été publiée le 14 novembre 2017 dans la revue Blood.
La leucémie Myéloïde Chronique (LMC) est un néoplasme myéloprolifératif causé par l’expression de la kinase BCR-ABL dans une cellule souche (CS). La LMC est le modèle princeps de CS cancéreuse et une pathologie adaptée au développement d’outils thérapeutiques ciblés avec un oncogène unique responsable du développement tumoral. La mise au point d’Inhibiteurs de Tyrosine Kinase (ITK) spécifiques de BCR-ABL a ainsi révolutionné la prise en charge de la maladie et constitue aujourd’hui le modèle le plus marquant de réussite des thérapies ciblées.
Mais la LMC reste aussi le premier modèle à l’avant garde de l’analyse des mécanismes de résistance des CS cancéreuses car les ITK ne sont pas curatifs. En effet, les CS cancéreuses (leucémiques-CSL) sont résistantes aux ITK et persistent dans la moelle osseuse d’une majorité de patients, même en rémission prolongée. Ces CSL sont vraisemblablement responsables de la rechute chez 60% de ces patients après arrêt des ITK. De plus, certains patients ne vont pas répondre de façon adaptée aux ITK et 30% de ces patients développent une résistance aux ITK via des mécanismes inconnus. Dans un contexte sain, les Bone Morphogenetic Proteins (BMP) régulent différentes propriétés des CS de différents tissus embryonnaires comme adultes.
Les chercheurs ont mis en évidence que les patients atteints de LMC présentent une altération de la voie BMP avant leur mise sous traitement, avec une hausse de l’expression du récepteur BMPR1b dans les CSL, amplifiées par de forts taux de BMP2/4 produits par le microenvironnement qui constitue la niche des CSL (Laperrousaz et al, Blood 2013). De la même façon, l’équipe a montré que des altérations de cette voie impliquant BMP2/BMPR1b sont impliquées dans le développement des cancers du sein de type luminaux (récepteur d'œstrogènes positifs ou ER+, 80% des cancers du sein) (Chapellier et al, Stem Cell Report 2015). Enfin les chercheurs ont révélé que ces altérations des CS et de leur microenvironnement peuvent être provoquées par des expositions continues à de faibles doses de polluants tels les estrogeno-mimétiques (Clément, Cell death and Différenciation 2017).
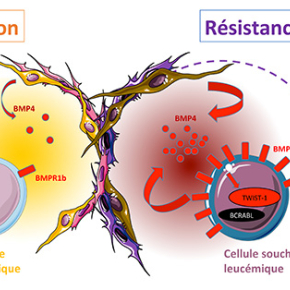
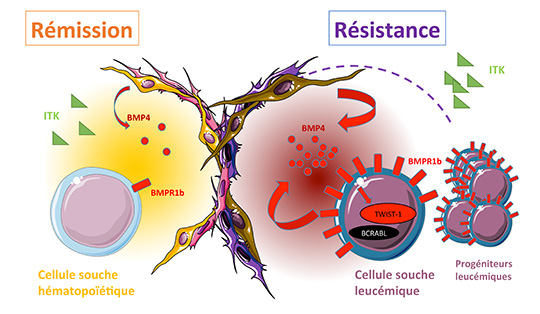
Dans cette étude, ils démontrent pour la première fois que les altérations de la voie des BMP persistent chez les patients sous traitement et malgré la haute spécificité et efficacité des ITK. Sous la pression des traitements, ces altérations évoluent et sont activement impliquées dans la résistance des CSL aux ITK. Les patients résistants présentent une surexpression de BMPR1b dans les CSL et un maintien de forts taux de BMP produits toujours par les cellules de la niche mais cette fois également par les cellules leucémiques qui se mettent à produire plus particulièrement le ligand BMP4. Les BMP2/4 permettent la survie des CSL via l’expression du récepteur BMPR1b et induisent l’expression du facteur de transcription embryonnaire TWIST-1 très impliqués dans les mécanismes d’EMT des tumeurs solides.
L’équipe avait précédemment identifié TWIST-1 comme un acteur de la résistance des CSL et un marqueur prédictif de la réponse au traitement au moment du diagnostic (Cosset et al, Blood 2011). Dans cette nouvelle étude, l’analyse corrélative d’expression transcriptionnelle sur plus de 140 échantillons de patients atteints de LMC établit une corrélation très forte entre l’expression de BMP4, BMPR1B et TWIST-1 dans les cellules immatures des patients résistants. La modulation de l’expression du récepteur BMPR1b est directement impliquée dans la résistance et BMP4 induit l’expression de TWIST-1 sans affecter significativement l’expression de l’oncogène ni son ciblage par les ITK. Un suivi dynamique et multiparamétrique pendant plus de 8 ans d’un patient depuis le diagnostic jusqu’à la multi-résistance et l’échappement tumoral, confirme chez le patient l’existence de ce mécanisme.
Ce travail (réalisé uniquement chez l’homme) propose pour la première fois une vision dynamique de la co-évolution de la cellule souche cancéreuse dans sa niche tumorale sous la pression des traitements et souligne l’importance majeure de la voie des BMP dans cet écosystème tumoral.
© Elodie Grockowiak, Véronique Maguer-Satta
En savoir plus
-
Immature CML cells Implement a BMP Autocrine Loop to Escape TKI Treatment.
Grockowiak E, Laperrousaz B, Jeanpierre S, Voeltzel T, Guyot B, Gobert S, Nicolini FE, Maguer-Satta V.
Blood. 2017 Nov 14. pii: blood-2017-08-801019. doi: 10.1182/blood-2017-08-801019.